重症急性胰腺炎(SAP)为临床常见急危重症之一,尤其当其继发感染时,可引发系统性炎症反应综合征(SIRS)及多器官功能障碍综合征(MODS),治疗难度大,病死率高[1-2]。即使未合并感染,SAP亦可有脓毒症样表现,依靠临床表现很难确诊是否发生感染性胰腺坏死(IPN)。细针穿刺细菌学检查为诊断IPN金标准,但因其有增加感染风险,限制了其临床应用。因此,寻找无创、便捷、高效的IPN预测指标已显得尤为重要。本研究通过分析324例SAP病人入院7 d内血中性粒细胞与淋巴细胞比值(NLR)和血降钙素原(PCT)的动态变化,结合改良CT严重指数评分(MCTSI评分),评估各指标单独应用及联合应用对IPN的早期预测价值。
1 资料与方法 1.1 一般资料收集青岛大学附属医院及济宁医学院附属医院2018年9月—2020年8月收治的SAP病人324例,其中男152例,女172例,平均年龄(47.9±15.9)岁。病因:胆源性135例,脂源性105例,乙醇性36例,暴饮暴食30例,特发性18例。根据后期是否发生IPN,分为IPN组(简称感染组)和非IPN组(简称非感染组)。感染组144例,男71例,女73例,平均年龄(47.0±13.8)岁;非感染组180例,男81例,女99例,平均年龄(48.6±17.5)岁。
1.2 诊断标准 1.2.1 SAP根据中国急性胰腺炎诊治指南(2019年,沈阳)[3]中急性胰腺炎(AP)的分类,具备下列3项中任意2项,即可诊断为AP:①急性、持续中上腹痛;②血淀粉酶和(或)脂肪酶>3倍正常值上限;③典型的AP影像学改变。符合AP并伴有持续性器官功能衰竭(>48 h)时, 称为SAP。器官功能衰竭的诊断标准依据改良Marshall评分系统[3],任何器官评分≥2分定义存在器官功能衰竭。
1.2.2 胰腺感染的诊断标准① 腹痛,查体有肌紧张、压痛、反跳痛或肠鸣音消失;②CT影像检查胰腺或胰周病灶区域可见气泡;③腹腔或腹膜后细针穿刺抽吸物、引流液或胰腺坏死组织等病原菌培养阳性;④至少满足SIRS诊治标准中的两项。SIRS诊治标准[3]:①体温>38 ℃或 < 36 ℃;②心率>90 min-1;③PaCO2 < 4.256 kPa或呼吸频率>20 min-1;④外周血白细胞计数>12×109/L或 < 4×109/L或未成熟粒细胞>10%。符合上述4项中的3项即可诊断为胰腺感染。
1.2.3 MCTSI评分参考中国急性胰腺炎诊治指南(2019年,沈阳)[3],MCTSI评分=胰腺炎症反应评分+胰腺坏死评分+胰腺外并发症评分。胰腺炎症反应评分:正常胰腺0分,胰腺和(或)胰周炎性改变2分,单发或多个积液区或胰周脂肪坏死4分。胰腺坏死评分:无胰腺坏死0分,坏死范围≤30%为2分,坏死范围>30%为4分。胰腺外并发症评分:出现胸腔积液、腹腔积液、血管或胃肠道受累等表现评为2分。
1.3 病人纳入与排除标准 1.3.1 纳入标准① 年龄≥18岁;②首次发病,SAP诊断明确;③发病≤48 h入院;④入院24 h内完善实验室检查,临床资料完整。
1.3.2 排除标准① 发病时间>48 h,住院时间 < 7 d,临床资料不全;②有慢性心、肝、肾功能不全病史者;③入院前及入院1周内合并其他部位感染,或2周内使用过抗菌药物;④恶性肿瘤、自身免疫性疾病病人及孕妇。
1.4 评价指标与方法收集病人性别、年龄、体质量指数(BMI)、病因、并发症及病原菌培养结果。监测入院7 d内外周血中性粒细胞计数、淋巴细胞计数及PCT的动态变化,计算NLR。入院5~7 d行腹部CT平扫或增强扫描明确有无胰腺坏死及坏死范围,进行MCTSI评分。
1.5 统计学方法采用SPSS 26.0软件进行统计学处理。符合正态分布计量资料结果以x±s表示,两组均数比较采用t检验,重复测量数据比较采用重复测量设计方差分析;非正态分布资料以M(P25,P75)表示,数据间比较采用秩和检验。计数资料用例数(%)表示,数据间比较采用χ2检验。相关性分析采用多因素二元Logistic回归分析,绘制受试者工作特征曲线(ROC曲线),计算ROC曲线下面积(AUC)和诊断准确度最高的截断值及其对应的灵敏度和特异度。以P < 0.05为差异有统计学意义。
2 结果 2.1 两组一般资料比较本研究中324例SAP病人入院后均给予常规治疗,其中178例在B超或CT引导下行经皮穿刺引流(引流方式根据坏死的部位、范围及液化状态而定),感染组病人IPN的发生时间集中在发病后3~4周。297例病人经积极治疗病情好转出院(感染组126例,占87.5%;非感染组171例,占95.0%),死亡15例(感染组9例,占6.3%;非感染组6例,占3.3%),自动出院12例(感染组9例,占6.3%;非感染组3例,占1.7%)。感染组平均住院时间(38.8±24.0)d,非感染组(13.8±3.8)d。两组病人性别、年龄、病因及并发症比较差异无显著意义(P>0.05)。感染组病人BMI高于非感染组,差异有统计学意义(t=4.996, P < 0.05)。见表 1。
| 表 1 两组病人一般资料比较 |
|
|
本文324例SAP病人中有144例发生IPN,细菌检出89株, 其中革兰阴性菌49株(50%), 以肠杆菌科细菌为主,如大肠埃希菌、鲍曼不动杆菌、肺炎克雷伯菌等;革兰阳性菌40株(41%),以葡萄球菌属为主;真菌9株(9%),以假丝酵母菌为主。
2.3 两组NLR、PCT和MCTSI比较感染组MCTSI及入院第1、4、7天外周血NLR和PCT均高于非感染组,差异有统计学意义(Z=-11.38,F=84.08、64.11,P < 0.05)。见表 2。
| 表 2 两组NLR、PCT动态检测结果及MCTSI比较(x±s) |
|
|
考虑到SAP病人发病早期全身无菌性炎症反应较重,对NLR、PCT值影响较大,而IPN多发生在SAP发病后期,故采用对相关因素影响较小的入院第7天作为IPN早期诊断的时间点。将检验水准设定为P < 0.1,先进行单因素分析,结果显示两组间NLR、PCT、MCTSI比较P值均 < 0.1,差异有统计学意义。将三者纳入多因素二元Logistic回归模型进行分析,结果显示,NLR、PCT及MCTSI增高均与发生IPN有相关性(OR=1.340~5.323,P < 0.01)。见表 3。
| 表 3 多因素Logistic回归分析结果 |
|
|
ROC曲线分析显示,NLR、PCT及MCTSI对应AUC分别为0.878、0.868和0.852,其对应的截断值分别为5.92 μg/L、0.18 μg/L和5分。NLR、PCT以及MCTSI单独诊断IPN的灵敏度分别为75.0%、93.1%和93.8%,特异度则分别为65.0%、70.3%和70.5%,NLR+PCT+MCTSI联合应用诊断IPN的灵敏度为97.2%,特异度78.3%,AUC为0.921。见图 1和表 4。
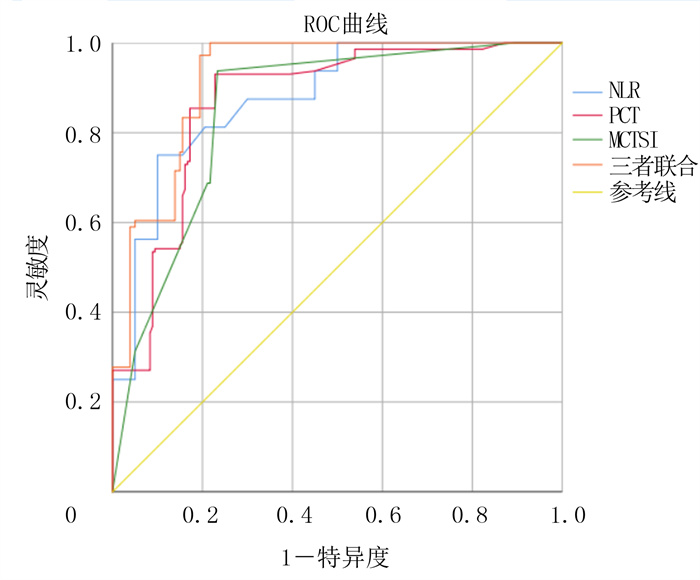 |
| 图 1 各指标诊断IPN的ROC曲线 |
| 表 4 ROC曲线分析结果 |
|
|
SAP为临床常见的急危重症,尤其后期发展为IPN时,治疗难度大,病死率高。本研究亦显示,感染组病死率明显高于非感染组。SAP病理类型多为急性出血坏死性胰腺炎,常并发代谢及免疫功能紊乱,早期可引起SIRS,出现发热、白细胞升高甚至导致MODS等,病人即使未发生感染也可有脓毒症样的临床表现[4],增加了临床早期诊断IPN的难度。目前,诊断IPN的金标准是对可疑感染部位行超声或CT引导下细针穿刺细菌学检查,但该技术为有创性检查,技术难度较大,继发感染的风险高,而且病原菌培养耗时长,从而限制了该技术在临床推广应用。因此,进一步探寻无创、便捷、高效的IPN早期预测及诊断方法有重要的临床价值。本研究选取了临床常用的NLR及PCT,并监测其动态变化,结合胰腺影像学MCTSI评分,评估各指标对IPN的诊断价值。
2001年,ZAHOREC[5]首次报道NLR能够反映危重症病人的全身炎症反应。SAP是由多种原因导致胰腺腺泡细胞释放胰酶消化胰腺本身而引起的胰腺局部和(或)全身性炎症反应综合征。SAP发病早期,中性粒细胞为胰腺腺泡内的主要炎症反应效应细胞[6],其在趋化因子等多种细胞因子的作用下向血管内皮细胞和局部炎症部位移动、黏附、聚集,介导炎症反应,引起胰腺及其他器官功能损伤[7]。同时,中性粒细胞可通过内皮细胞的黏附导致毛细血管后静脉瘀滞,微血栓形成,加重胰腺微循环障碍,引起胰腺组织坏死,而长期坏死物积聚易继发感染。另一方面,SAP早期中性粒细胞活化所释放的炎症因子及巨噬细胞迁移抑制因子过度表达,导致淋巴细胞功能障碍,并加速淋巴细胞凋亡[8]。SAP病人T淋巴细胞、B淋巴细胞、活化T辅助细胞数量均减少,免疫调节指数(CD4+/CD8+)降低,导致免疫抑制,机体对细菌敏感性增高且易遭受病原菌二次打击,这也是SAP后期病人感染重、治疗难度大、病死率高的原因[9]。由此可见,中性粒细胞参与机体炎症反应,而淋巴细胞具有抗炎保护作用,两者的比值可反映炎症激活因子与炎症调节因子之间的平衡状态,NLR越高则机体炎症反应越重[10]。本研究为减少SAP病人发病早期全身无菌性炎症反应对NLR的影响,采用入院第7天作为早期诊断的时间点,研究结果显示,感染组NLR明显高于非感染组,两组差异有统计学意义。提示动态监测NLR变化可用于早期预测IPN高危病人,其灵敏度为75.0%。
PCT是降钙素前肽,生理情况下PCT主要由甲状腺C细胞产生,健康成年人PCT通常低于0.05 μg/L,但严重的细菌感染或脓毒血症时肺组织、胰腺、结肠组织等均能分泌PCT,在白细胞介素以及肿瘤坏死因子-α等作用下其浓度可高达1~1 000 μg/L[11]。PCT为一种继发递质,可放大并加重炎症反应,但不能启动炎症反应,非感染重症病人因原发病的不同而存在各种应激情况,导致体内炎性因子的释放,进而导致PCT升高,但在并发感染时其升高更显著,提示PCT对感染的炎性反应具有放大效应[12],这也是近年来将其作为感染监测指标应用于临床的原因。已有研究显示,PCT能够预测IPN,且与感染坏死的形态学特征和全身并发症的严重性密切相关[13]。本研究结果显示,两组病人在入院第1、4、7天PCT值均高于正常水平,而感染组升高更明显,与非感染组比较差异有统计学意义。ROC曲线分析显示,PCT有较大的AUC及较高的灵敏度和特异度,说明PCT对IPN有较好的预测价值,尤其经治疗后病人PCT仍维持在较高水平时,需高度重视后期发生IPN的可能,应严密监测病情变化并采取针对性防治措施。
CT检查已广泛应用于AP病人的病情评估中,尤其是增强CT扫描可直接评估胰腺体积、炎症范围、积液程度、坏死部位及面积,同时可评估脓肿及假性囊肿情况[14]。1990年,BALTHAZAR等[15]根据胰腺实质坏死程度及胰周侵犯的CT征象提出了预测AP严重程度的CT严重程度指数(CTSI)。2004年,MORTELÉ等[16]通过对CTSI进行改良,提出了MCTSI,应用于SAP的病情评估效果更好。本研究结果显示,MCTSI评分越高,胰腺坏死、胰腺及胰周炎症反应越重,胰周液体积聚越明显,这为细菌感染提供了良好的培养液。研究还显示,MCTSI评分越高病人胃肠功能恢复越慢,需要更长时间的禁饮食及静脉营养支持治疗,肠黏膜组织因长期缺乏能源物质的供给与刺激而发生萎缩凋亡,导致肠道屏障功能减弱,细菌移位,增加了继发感染的风险[17]。由此可见,MCTSI可作为胰腺坏死、感染和预后的良好预测指标,有较好的灵敏度和特异度,与BANDAY等[18]研究结果一致。
综上所述,NLR、PCT动态变化及MCTSI对SAP继发IPN均有较好的早期预测价值,三者联合应用预测效能更高,能够帮助临床医生准确判断病情,及时优化治疗方案,改善病人预后。本研究也存在不足之处,如非多中心大宗病例研究,各预测指标的最佳截断值尚不统一等,需后续进行多中心前瞻性随机对照研究,进一步验证本研究结果。
| [1] |
HONG W D, LILLEMOE K D, PAN S, et al. Development and validation of a risk prediction score for severe acute panc-reatitis[J]. Journal of Translational Medicine, 2019, 17(1): 146. DOI:10.1186/s12967-019-1903-6 |
| [2] |
JIANG X, SHI J Y, WANG X Y, et al. The impacts of infectious complications on outcomes in acute pancreatitis: a retrospective study[J]. Military Medical Research, 2020, 7(1): 38. DOI:10.1186/s40779-020-00265-5 |
| [3] |
中华医学会消化病学分会胰腺疾病学组. 中国急性胰腺炎诊治指南(2019, 沈阳)[J]. 中华胰腺病杂志, 2019, 19(5): 321-331. DOI:10.3760/cma.j.issn.1674-1935.2019.05.001 |
| [4] |
TAN C C, YANG L, SHI F X, et al. Early systemic inflammatory response syndrome duration predicts infected pancrea-tic necrosis[J]. Journal of Gastrointestinal Surgery, 2020, 24(3): 590-597. DOI:10.1007/s11605-019-04149-5 |
| [5] |
ZAHOREC R. Ratio of neutrophil to lymphocyte counts: rapid and simple parameter of systemic inflammation and stress in critically ill[J]. Bratislavske Lekarske Listy, 2001, 102(1): 5-14. |
| [6] |
KE L, TONG Z H, LI W Q, et al. Predictors of critical acute pancreatitis: a prospective cohort study[J]. Medicine, 2014, 93(21): e108. DOI:10.1097/MD.0000000000000108 |
| [7] |
KOLACZKOWSKA E, KUBES P. Neutrophil recruitment and function in health and inflammation[J]. Nature Reviews Immunology, 2013, 13(3): 159-175. DOI:10.1038/nri3399 |
| [8] |
SHEN X, SUN J, KE L, et al. Reduced lymphocyte count as an early marker for predicting infected pancreatic necrosis[J]. BMC Gastroenterology, 2015, 15: 147. DOI:10.1186/s12876-015-0375-2 |
| [9] |
LI J, YANG W J, HUANG L M, et al. Immunomodulatory therapies for acute pancreatitis[J]. World Journal of Gastroenterology, 2014, 20(45): 16935-16947. DOI:10.3748/wjg.v20.i45.16935 |
| [10] |
KOSEOGLU S, OZCAN K M, IKINCIOGULLARI A, et al. Relationship between neutrophil to lymphocyte ratio, platelet to lymphocyte ratio and obstructive sleep apnea syndrome[J]. Advances in Clinical and Experimental Medicine: Official Organ Wroclaw Medical University, 2015, 24(4): 623-627. |
| [11] |
HUANG H L, NIE X, CAI B, et al. Procalcitonin levels predict acute kidney injury and prognosis in acute pancreatitis: a prospective study[J]. PLoS One, 2013, 8(12): e82250. DOI:10.1371/journal.pone.0082250 |
| [12] |
HEREDIA-RODRÍGUEZ M, BUSTAMANTE-MUNGUIRA J, LORENZO M, et al. Procalcitonin and white blood cells, combined predictors of infection in cardiac surgery patients[J]. The Journal of Surgical Research, 2017, 212: 187-194. DOI:10.1016/j.jss.2017.01.021 |
| [13] |
范辉, 徐伟松, 刘玉峰, 等. 中性粒细胞CD64指数与PCT在重症急性胰腺炎继发感染中的诊疗价值[J]. 中华胰腺病杂志, 2017(1): 42-44. |
| [14] |
TAYDAS O, UNAL E, KARAOSMANOGLU A D, et al. Accuracy of early CT findings for predicting disease course in patients with acute pancreatitis[J]. Japanese Journal of Radio-logy, 2018, 36(2): 151-158. DOI:10.1007/s11604-017-0709-9 |
| [15] |
BALTHAZAR E J, ROBINSON D L, MEGIBOW A J, et al. Acute pancreatitis: value of CT in establishing prognosis[J]. Radiology, 1990, 174(2): 331-336. DOI:10.1148/radiology.174.2.2296641 |
| [16] |
MORTELÉ K J, MERGO P J, TAYLOR H M, et al. Renal and perirenal space involvement in acute pancreatitis: spiral CT findings[J]. Abdominal Imaging, 2000, 25(3): 272-278. DOI:10.1007/s002610000032 |
| [17] |
YAMADA W, KAJI T, ONISHI S, et al. Ghrelin improves intestinal mucosal atrophy during parenteral nutrition: an experimental study[J]. Journal of Pediatric Surgery, 2016, 51(12): 2039-2043. DOI:10.1016/j.jpedsurg.2016.09.035 |
| [18] |
BANDAY I A, GATTOO I, KHAN A M, et al. Modified computed tomography severity index for evaluation of acute pancreatitis and its correlation with clinical outcome: a tertiary care hospital based observational study[J]. Journal of Clinical and Diagnostic Research: JCDR, 2015, 9(8): TC01-TC05. |
 2022, Vol. 58
2022, Vol. 58

